Em 1994, o estilista Ralph Lauren e outros membros do alto escalão da moda dos Estados Unidos lançaram a campanha Fashion Targets Breast Cancer. Inspirado na amiga, a jornalista Nina Hyde, que falecera em 1990 depois de um longo período de tratamento contra o câncer de mama, Lauren convenceu os pares a usar seu talento em prol da conscientização sobre o tema. O Brasil foi o segundo país a embarcar na iniciativa, por meio do Instituto Brasileiro de Combate ao Câncer (IBCC).
Em 1995, ela chegou por aqui com o nome O Câncer de Mama no Alvo da Moda. As imagens de atrizes, supermodelos e celebridades vestindo uma camiseta branca, com um alvo azul e branco no centro, ficaram marcadas na memória. E a estratégia deu certo! Logo no primeiro ano, foram vendidas mais de 400 mil peças de roupa, e o valor arrecadado desde então custeia obras no hospital do IBCC e parte dos tratamentos das pacientes.
Dá até para dizer que a campanha foi uma das responsáveis por nos apresentar pra valer o câncer de mama. A partir daí, o conhecimento sobre a doença evoluiu e agora temos o Outubro Rosa, um mês dedicado ao problema. Mas, em meio à Covid-19, o câncer deu uma sumida do noticiário.
“A pandemia foi um balde de água fria nos avanços que tínhamos feito em relação a conscientização da mulher, melhores práticas de atendimento, diagnóstico e terapias”, lamenta a mastologista Maira Caleffi, do Hospital Moinhos de Vento, em Porto Alegre, e presidente da Federação Brasileira de Instituições Filantrópicas de Apoio à Saúde da Mama (Femama).
A entidade, que congrega 74 ONGs envolvidas na causa, alerta para o retrocesso. “Estamos navegando no escuro, sem números precisos para dizer como está a atenção ao câncer no Brasil, e sabemos que boa parte das mulheres ainda não voltou a fazer seus exames de rotina”, analisa Maira.
+ LEIA TAMBÉM: Câncer: a luta não pode parar com a pandemia
O principal temor, que já começa a se confirmar nos consultórios, é de um aumento nos tumores detectados em estágio avançado. “De fato, faltam dados, mas nossa impressão é que as pacientes estão chegando com nódulos maiores”, conta a mastologista Fabiana Makdissi, do A.C.Camargo Cancer Center, em São Paulo.
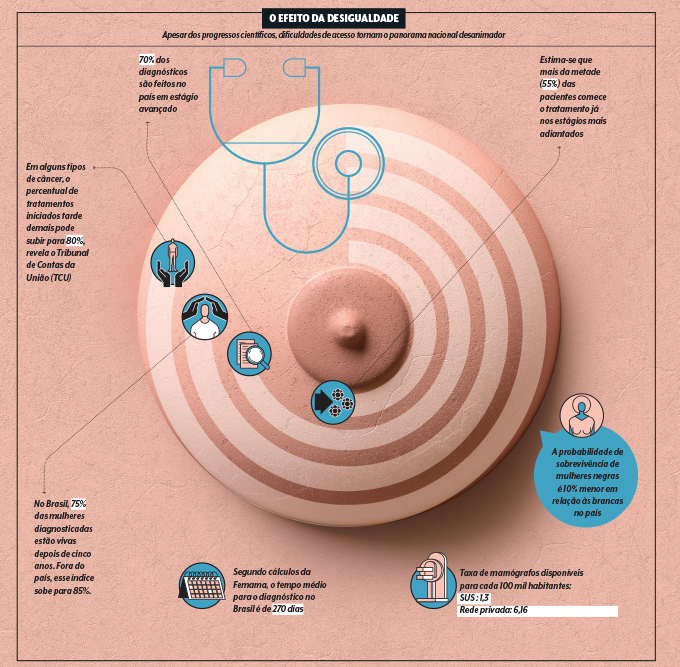
Sua impressão é corroborada por todos os especialistas ouvidos nesta reportagem. “Estamos falando de cerca de 4 mil casos não diagnosticados, se considerarmos as mamografias que deixaram de ser feitas”, aponta o mastologista Marcelo Bello, diretor da unidade do Instituto Nacional de Câncer (Inca) voltada à doença. E vale dizer que, no Brasil, cerca de 70% dos diagnósticos já eram feitos em estágio adiantado antes da pandemia, de acordo com dados da Femama.
É uma estatística triste, pois hoje o câncer de mama é curável na maioria das vezes, desde que encontrado cedo. Depois disso, o foco do tratamento passa a ser controlar a progressão e garantir mais anos de vida (bem vividos) à mulher — e, nessas circunstâncias, há novidades impressionantes no tratamento, só que nem todas acessíveis às brasileiras.
Enquanto há uma falha no diagnóstico e na oferta de terapias de ponta no país, já se sabe que a prevalência da doença vem subindo. É algo que pode até ter uma conexão com a pandemia e as bagunças causadas por ela nas rotinas de saúde. Em meio a um cenário preocupante, cairia bem uma campanha como a dos anos 1990, com caras e vozes famosas, para botar as mamas nos holofotes.
O mais frequente do planeta
Em 2021, o câncer de mama ultrapassou o de pulmão e se tornou o tipo da doença mais frequente no planeta — os tumores de pele que são muito mais comuns e benignos não entram nessa conta. De acordo com a Organização Mundial da Saúde (OMS), em 2020 foram registrados mais de 2 milhões de casos, ou 11,7% do total.
No Brasil, a estimativa do Inca para 2021 é de 66 mil novos diagnósticos e mais de 18 mil mortes. Alguns dos motivos que financiam o aparecimento dos caroços são inexoráveis. “Os principais fatores de risco não podem ser alterados, como ser mulher e envelhecer”, diz a oncologista Daniele Assad, diretora da Sociedade Brasileira de Oncologia Clínica (Sboc).
Outros aspectos inerentes à vida moderna, como o fato de engravidar e amamentar menos, também contribuem para o aumento do perigo. Nesse caso, o problema é o bombardeio ininterrupto dos hormônios estrogênio e progesterona sobre a glândula mamária, sem as flutuações que ocorreriam durante a gestação e o aleitamento.
“A mama é um órgão endócrino, que sofre influência dos hormônios sexuais femininos. Quanto mais estímulo, maior a taxa de replicação das células do tecido, e maior o risco de erros nesse processo, que levam ao aparecimento dos tumores”, detalha o mastologista Vilmar Marques, presidente da Sociedade Brasileira de Mastologia (SBM).
Por outro lado, mudanças de hábito e comportamento atenuam a propensão. “Quase 30% dos cânceres seriam minimizados ou não surgiriam se tivéssemos um estilo de vida saudável. Para as mulheres, que são mais acometidas em geral, isso seria ainda mais importante”, comenta Fabiana.
Há alguns casos, menos de 10% do todo, em que o motivo principal da doença são mutações genéticas específicas, como as dos genes BRCA 1 e 2. Nessas situações, a probabilidade de desenvolver um tumor pode ultrapassar os 60%. Fora isso, outros trechos do DNA podem estar envolvidos e propiciar quadros não tão agressivos. “Mas temos muitos estudos mostrando que, mesmo quando você nasce com certa predisposição, o risco pode cair consideravelmente ao cuidar bem do corpo”, diz a médica do A.C.Camargo.
O principal ponto aqui é controlar o peso e manter-se ativa. “O acúmulo de gordura contribui para um estado de inflamação sistêmica, que eleva o risco de câncer. Além disso, as células do tecido adiposo acabam funcionando como uma fábrica de hormônios, mesmo no pós-menopausa”, explica Maira.
A zona de perigo é representada pelo índice de massa corpórea (IMC) acima de 30. A alimentação inadequada, parceira íntima do sobrepeso e da obesidade, não pode deixar de ser mencionada. “O consumo frequente de bebidas açucaradas, que disparam rapidamente a glicemia, tem influência no surgimento do problema”, alerta Fabiana.
+ LEIA TAMBÉM: O novo guia de prevenção ao câncer
Falando em bebidas, o álcool é outro vilão das mamas. “Calculamos que cerca de 4 a 5% dos casos sejam atribuídos a esses excessos, ou seja, algo em torno de 3 mil mulheres adoecendo ao ano no Brasil”, estima Bello.
Por fim, o estresse atua como um patrocinador indireto, uma vez que está ligado a alterações no sistema imunológico que podem diminuir nossa capacidade de flagrar e estancar células defeituosas, além de levar à adoção de hábitos pouco saudáveis, como os goles extras e o sedentarismo.
“Essa conjunção de fatores, em uma sociedade como a nossa, leva a uma ligeira queda na curva de idade do diagnóstico”, nota o diretor do Inca. E a pandemia atuou como um catalisador desse cenário, que já era mais favorável ao câncer. “Certamente haverá impacto, mas é difícil de quantificar isso agora”, completa Bello.
A importância do diagnóstico precoce
A recomendação oficial do Ministério da Saúde é realizar o rastreamento da doença entre os 50 e os 69 anos de idade, com mamografia a cada dois anos. Só que, devido ao contexto que vivemos, uma série de especialistas e entidades recomenda baixar essa régua. SBM, Femama e outras associações nacionais e internacionais defendem que o exame seja feito anualmente a partir dos 40 anos.
“Pesquisas mostram que há redução de mortalidade por câncer de mama quando o rastreio começa mais cedo”, sintetiza Marques. Para quem tem maior risco genético — e um teste, recomendado a mulheres com histórico pessoal ou familiar de câncer, pode apurar isso —, o ideal seria começar antes, por volta dos 25 anos.
Para as jovens em geral, não parece haver benefícios na investigação genética preventiva ou nas mamografias. Nelas, imprescindível mesmo é o autoconhecimento. É assim que está sendo chamado o autoexame das mamas, termo que caiu em desuso e gera polêmica.
“Não queremos encontrar um nódulo quando ele já está palpável ou desestimular a realização dos exames médicos, mas é importante conhecer as mamas e estar atenta a qualquer alteração nelas”, afirma a mastologista Fernanda Barbosa, do Instituto do Câncer do Estado de São Paulo (Icesp). Foi assim, aliás, que ela mesma descobriu em julho um câncer no seio, aos 39 anos, 12 meses antes de começar o rastreio. E flagrar essas alterações no início faz toda a diferença.

Mesmo com todo o cuidado na prevenção e na manutenção de um estilo de vida saudável, nem sempre dá para evitar a doença. Daí a necessidade do tal rastreamento. Quando um nódulo maligno é detectado ainda pequeno, as chances de cura são altas: atingem e até superam os 95%.
Nesse tamanho, a possibilidade de o tumor ainda estar localizado, sem infiltrações na axila ou dispersões por outros tecidos (as metástases), é maior. É o chamado câncer in situ, que pode ou não tornar-se invasivo.
“Ele está concentrado em uma área da mama, protegido por uma membrana. Para ele, o tratamento é mais simples, na maioria das vezes basta realizar uma cirurgia e complementar com hormonioterapia [terapia que protege a glândula mamária da ação dos hormônios]”, explica a patologista Marina De Brot Andrade, diretora da Sociedade Brasileira de Patologia (SBP).
Já no câncer invasivo, as células malignas estão mais disseminadas pelos arredores. “Elas se infiltram além dos limites da glândula, representando um potencial para evoluir com metástase”, complementa Marina. É a partir daí que as terapias ficam mais complexas, combinando diversas técnicas, que variam conforme o tipo de tumor. Hoje ele é classificado em subgrupos, de acordo com suas características estruturais.
Essa análise é feita a partir da coleta da biópsia e do chamado perfil imuno-histoquímico. “São mais de 30 tipos diferentes, divididos em três grandes grupos”, resume Marina. Cada um tem suas particularidades, conhecidas em detalhes, pois outro pilar que vem sendo fincado no diagnóstico é o estudo da genética logo cedo, não apenas para aqueles tumores mais complicados.
“Temos alterações genéticas cujos efeitos podem ser minimizados com o uso de tratamentos e intervenções precoces”, diz o oncologista Pedro Exman, do Hospital Alemão Oswaldo Cruz, em São Paulo. Além dos genes BRCA 1 e 2, cerca de outros 20 são conhecidos por sua ligação com o câncer de mama.
+ LEIA TAMBÉM: A revolução genética
Para quem carrega mutações no grupo BRCA, por exemplo, existe um remédio chamado olaparibe, usado em casos avançados, mas que recentemente demonstrou aumentar as taxas de cura quando prescrito nas fases iniciais da doença.
Fora o mapeamento das características genéticas individuais, que pode ainda calcular o risco de retorno da doença e determinar o tamanho da cirurgia a ser feita, o sequenciamento genômico do próprio tumor traz insights úteis. Um desses testes, o Oncotype Dx, se mostrou eficaz em prever se a mulher se beneficiará ou não da quimioterapia.
O tratamento do câncer de mama evoluiu muito
Antigamente, se definia a estratégia de ataque pelo tamanho da lesão. Se pequena, a paciente ia direto para a cirurgia. Se grande, era preciso antes realizar quimioterapia. Essa regra ainda é utilizada, com exceções.
“Para os tumores HER2 positivo e triplo negativo, que são considerados mais agressivos, temos indicado a químio antes mesmo da intervenção cirúrgica, porque ela, além de influenciar na magnitude do procedimento, nos mostra como será o tratamento adjuvante, aquele feito depois da operação”, explica a oncologista clínica Solange Moraes Sanches, do A.C.Camargo Cancer Center.
As cirurgias, aliás, estão menos invasivas e mais modernas. “As mamas são reconstruídas imediatamente, e temos feito muitas operações que preservam a pele e a aréola”, relata o cirurgião oncológico Alexandre Ferreira Oliveira, presidente da Sociedade Brasileira de Cirurgia Oncológica (SBCO).
E a técnica do linfonodo sentinela, que analisa um caminho por onde o câncer se espalha, evita uma intervenção que deixa como sequela dor e inchaço nos braços. Se a resposta à cirurgia é completa, ou seja, não há resquícios de células malignas, o risco de recidiva é menor. Senão, pode ser preciso intensificar o ataque — e há abordagens específicas e avanços para cada tipo de tumor.
Para evitar o retorno da doença, além da químio, quase todas as mulheres passam por radioterapia, sessões de radiação localizada. “É uma abordagem complementar à cirurgia, que diminui a possibilidade de recidiva”, explica o médico Gabriel Gil, coordenador do serviço de radioterapia do Hospital Mater Dei, em Belo Horizonte.
Em casos de tumores luminais, os mais comuns, um esquema de hormonioterapia é aplicado por alguns anos. Os dois tipos menos frequentes, mas mais agressivos, HER2 positivo e triplo negativo, ganharam medicações sistêmicas específicas recentemente. Mas pode ser que, mesmo com todas as terapias de ponta disponíveis, o tumor não se dê por vencido.
LEIA TAMBÉM: Radioterapia: entre o passado e o futuro
A jornalista e psicóloga Valéria Baracat, de 60 anos, sabe bem disso. Desde seu primeiro diagnóstico, em 2004, o câncer já voltou três vezes, a última em 2020, tendo inclusive mudado de subtipo. “Na última vez, descobri que ele passou a ser HER2 positivo”, conta a paulistana, que criou um instituto para apoiar mulheres com o problema, o Arte de Viver Bem.
O caso de Valéria, que convive com a doença há 17 anos, depois de cirurgias, terapias mil e muitas sessões de químio, reforça quão desafiador é controlar o câncer. Mas também mostra como o diagnóstico está longe de ser uma sentença.
Novas drogas
Casos persistentes e agressivos como o de Valéria foram os mais beneficiados com os avanços recentes no mundo dos fármacos. “Hoje vemos esses tipos de câncer como uma doença crônica, que pode ser controlada por vários anos”, afirma André Abrahão, diretor médico da Novartis.
A farmacêutica é uma das que lançaram no mercado há alguns anos os inibidores de ciclina (ou inibidores de CDK) para portadoras de câncer com receptor hormonal positivo, o mais comum, em estágio avançado.
Até então, não havia muitas alternativas para ele. Agora são três remédios disponíveis no Brasil: ribociclibe, palbociclibe e abemaciclibe. Todos são terapias-alvo, que miram proteínas específicas.
“Eles inibem moléculas envolvidas na rapidez com que a célula tumoral se multipla”, explica Abrahão. “A classe dobrou a resposta e o tempo de sobrevida diante da doença quando ela já é incurável”, conta o oncologista Artur Malzyner, do Hospital Israelita Albert Einstein, em São Paulo.
Os estudos têm mostrado que eles podem ser usados na primeira linha de ataque ao câncer de mama com receptor hormonal localmente avançado ou com metástase.
Uma pesquisa divulgada pela Novartis no último Congresso da Sociedade Europeia de Oncologia Médica (Esmo, na sigla em inglês) aponta que o ribociclibe, um dos membros da família, foi capaz de aumentar a sobrevida em 12 meses, quando comparado à abordagem-padrão mais um placebo (comprimidos sem princípio ativo). Com essa estratégia, a sobrevivência média passou a 63 meses, mais de cinco anos.
É pelas situações mais graves que as pesquisas costumam começar, mas é provável que essas medicações passem a entrar cada vez mais cedo no tratamento. Resultados preliminares de um experimento internacional realizado com mais de 6 500 mulheres indicam que o abemaciclibe, quando usado depois da cirurgia em casos iniciais com alto risco de progressão, pode diminuir em até 30% a probabilidade de recorrência.
Mas vale dizer que, nesse grupo, a maioria das mulheres manteve o câncer longe com ou sem o medicamento, reforçando a importância do diagnóstico precoce. Está aí um aspecto que sempre será valioso, a despeito da melhor terapia do mercado.
Sem órfãs de tratamento
Com a pandemia, ficamos mais familiarizados com o termo anticorpo monoclonal. A categoria, que já vinha sendo empregada com sucesso para doenças inflamatórias como a artrite reumatoide, revolucionou algumas especialidades médicas. Trata-se de uma droga construída sob medida para se ligar a uma molécula ou receptor celular, num esquema chave-fechadura.
A estratégia deu origem aos medicamentos anti-HER2, que conferem mais tempo de vida às portadoras do câncer HER2 positivo metastático. “Antes do trastuzumabe, anticorpo monoclonal usado nesse contexto, a expectativa de sobrevida era de 12 meses. Agora metade das mulheres está viva 56 meses depois do diagnóstico”, destaca Solange.
O trastuzumabe deu tão certo que passou a ser combinado com outro anticorpo monoclonal, o pertuzumabe, como tratamento pré-cirúrgico. E até evoluiu para uma nova classe, a dos anticorpos conjugados a droga.
Trata-se de uma família inovadora, que combina um anticorpo artificial capaz de se ligar à célula cancerosa a um remédio que entra para atacá-la. “É como um cavalo de troia”, compara o oncologista Antonio Buzaid, cofundador do Instituto Vencer o Câncer.
Já há um desses no mercado, o TDM-1, e chegou recentemente o trastuzumabe-deruxtecan, produzido pela AstraZeneca e pela Daiichi Sankyo, aprovado pela Anvisa em outubro. Em um estudo que ganhou destaque no congresso da Esmo, os dois medicamentos foram comparados, com resultados favoráveis ao trastuzumabe-deruxtecan.
Na pesquisa, pouco mais de 500 mulheres com câncer HER2 positivo avançado foram tratadas com uma das duas moléculas. O novo fármaco demonstrou reduzir em 72% o risco de progressão da doença ou morte. O tempo de vida sem a doença foi, em média, 25 meses, ante sete meses com o TDM-1.
“É raríssimo um medicamento demonstrar esse grau de benefício em relação a outro composto similar”, ressalta Buzaid. A expectativa é que o trastuzumabe-deruxtecan, que também está sendo testado em fases iniciais da doença, seja aprovado nos próximos meses pela Agência Nacional de Vigilância Sanitária (Anvisa).
Para encerrar o capítulo das moléculas terapêuticas, os anticorpos conjugados a droga estão dando perspectivas mesmo frente a situações dramáticas. Outro que está para chegar ao Brasil é o sacituzumabe-govitecan, que atua contra o tumor triplo negativo. Em um estudo publicado no The New England Journal of Medicine, ele demonstrou dar alguns meses de vida inclusive a mulheres que já tinham metástases no cérebro, com poucos efeitos colaterais.
As limitações dessa e das outras abordagens mencionadas são de outra esfera, a financeira. O custo delas pode atingir dezenas de milhares de reais, e poucas estão incluídas na rede pública. Ganhar tempo enquanto a ciência se apressa em encontrar mais soluções é hoje, infelizmente, um privilégio para poucas.
A desigualdade custa vidas
Tratar o câncer é um desafio que exige ajustes finos, monitoramento constante e um plano multidisciplinar, que alia mastologista, oncologista clínico, cirurgião, patologista e radiologista, todo mundo trabalhando junto e trocando informação para definir o melhor caminho a cada paciente.
É assim que atuam centros de referência como Inca e A.C.Camargo, entre outros pelo país. Só que, mesmo com o avanço da medicina, há um gargalo que afasta boa parte das brasileiras dos tratamentos de última geração. A maioria das mulheres é diagnosticada e acompanhada na rede pública, onde o cenário é bem diferente da atenção privada.
“Existe uma lei que garante que o tratamento seja iniciado em até 60 dias depois do diagnóstico, mas basta olhar os serviços para ver que ela não é cumprida”, aponta Daniele, da Sboc. Demora para marcar a consulta com o médico, receber os laudos dos exames, agendar a radioterapia e outras queixas são frequentes entre as pacientes que iniciam essa jornada, em que o tempo faz toda a diferença entre viver e morrer.
E a pandemia só vem piorar a situação. Um levantamento do Instituto Avon revela que o sistema público realizou 473 mil procedimentos de diagnóstico de câncer de mama a menos em 2020, quando comparado com 2019. As mamografias, que apresentavam tendência de alta nos últimos anos, caíram mais de 40%.
+ LEIA TAMBÉM: Com pandemia, número de exames feitos no SUS cai 20%
Se os diagnósticos represados tiverem como resultado mais mulheres com doença avançada no sistema público, outras desigualdades ficarão ainda mais escancaradas. Os testes genéticos que avaliam a predisposição ao câncer ainda não estão disponíveis amplamente na rede pública, muito menos os que miram o tumor para calcular as chances de ele voltar ou se responderá ou não à quimioterapia.
Por fim, novos remédios, como os inibidores de ciclina, também não são ofertados no SUS. Em setembro, a incorporação dessa classe foi inclusive negada pela comissão que avalia a entrada de fármacos no sistema público. A pauta foi submetida novamente a uma consulta pública, já encerrada. Os resultados ainda não foram divulgados.
Discutir custo é duro, mas necessário. “Temos que pensar em estratégias para que essas tecnologias sejam introduzidas na rede pública de maneira sustentável. Para os anticorpos monoclonais, por exemplo, é possível produzir biossimilares a um preço mais baixo”, diz a médica Carolina Martins Vieira, da Universidade Federal de Minas Gerais (UFMG).
Mais do que tudo, precisamos acertar o básico, que é encontrar os milhares de mulheres andando por aí com nódulos malignos sem saberem disso. Eis um alvo que nunca devia sair de moda.
O efeito da desigualdade
O coração da mulher com câncer
Está aí um assunto pouco falado e que merece atenção. “Os efeitos da radioterapia na mama esquerda podem atingir o coração e gerar insuficiência cardíaca, mas essa lesão só aparecerá em cinco ou dez anos, e isso acaba negligenciado”, expõe o médico Gabriel Gil. Além disso, novas drogas sistêmicas e a quimioterapia podem ser tóxicas ao músculo cardíaco.
“É como se ele ficasse mais fraco com o tratamento oncológico”, conta o cardiologista Roberto Kalil Filho, presidente do Instituto do Coração (InCor). “É por isso que a paciente precisa de acompanhamento também do cardiologista antes, durante e depois da terapia”, completa.
Recentemente, o InCor abriu um centro de pesquisas de cardio-oncologia, o primeiro no Sistema Único de Saúde (SUS), com protocolos que podem ser seguidos por outros locais.
Quem é o câncer de mama?

Conheça os três principais subgrupos:
+ Luminal
O que é: Também conhecido como receptor hormonal positivo, é o mais conhecido e prevalente.
Incidência: Responde por cerca de 70% dos diagnósticos.
Tratamentos: Além das terapias clássicas, já chegaram ao Brasil os inibidores de ciclina, direcionados especialmente para essa variedade.
+ HER2 positivo
O que é: Um tumor que expressa níveis mais elevados do que o normal de uma proteína, a HER2, ligada ao crescimento celular.
Incidência: Cerca de 15% dos casos.
Tratamentos: Esse tipo se espalha mais rapidamente, mas é sensível a drogas anti-HER2, como o trastuzumabe. Mais medicamentos inovadores estão para chegar em breve.
+ Triplo negativo
O que é: Não possui receptores para os estímulos hormonais de estrogênio ou progesterona nem expressa a proteína HER2. Daí o nome.
Incidência: Responde por cerca de 15% dos diagnósticos. É mais comum em mulheres jovens.
Tratamentos: Além de cirurgia e químio, a imunoterapia é uma opção para esse tipo da doença.
…E os estágios da doença
Eles auxiliam a identificar riscos e melhores terapias:
- Câncer de mama estágio 0: É o chamado carcinoma in situ, que não tem capacidade de se espalhar.
- Câncer de mama estágio 1: O tumor é pequeno e ainda não conseguiu se disseminar pra valer na vizinhança.
- Câncer de mama estágio 2: O nódulo já é maior e pode ter atingido os linfonodos (glândulas do sistema linfático).
- Câncer de mama estágio 3: Células tumorais estão presentes em vários linfonodos e tecidos próximos à mama.
- Câncer de mama estágio 4: O câncer já se dispersou para outros órgãos, inclusive alguns distantes.
O que ameaça as mamas

Sobrepeso: O acúmulo de gordura tem atuação dupla: tanto estimula inflamações pelo corpo quanto aumenta o nível de hormônios que interagem com as glândulas mamárias.
Reposição hormonal pós-menopausa: Ela deve ser feita com critério e na janela de tempo certa. Há diversos estudos evidenciando que essa terapia pode potencializar alterações nas células da mama.
Álcool em excesso: Estima-se que em torno de 4 a 5% de todos os novos casos de câncer de mama sejam atribuíveis ao consumo de álcool. Isso dá algo como 3 mil diagnósticos ao ano no Brasil.
Meio ambiente: Pesquisas recentes apontam que a concentração de poluentes no ar, em especial os emitidos por veículos motorizados, pode elevar o risco de a doença dar as caras.
Estresse: Não há estudos que comprovem a relação direta, mas os mecanismos fisiológicos e comportamentais desencadeados pela tensão diária podem atuar de alguma forma.
Violência doméstica: Em seu mestrado, a médica pernambucana Cristiana Tavares notou uma alta prevalência de diagnósticos de câncer de mama após episódios de violência. Relação a confirmar.
Respostas da genética
Os segredos do DNA das células sadias e do próprio tumor já ajudam a direcionar melhor o tratamento:
- Genes BRCA: As mutações nos genes BRCA 1 e BRCA 2 podem elevar em mais de 50% a probabilidade de ter câncer de mama ou de ovário.
- Outros genes: Há dezenas deles envolvidos. Cerca de 10% dos tumores são considerados hereditários ou de origem genética.
- Teste germinativo: É um exame que mapeia o DNA da pessoa em busca de mutações perigosas. Deve ser pedido e analisado sempre pelo médico.
- DNA do tumor: Existe uma porção de mutações genéticas que ocorrem somente nas células malignas, e algumas delas respondem a remédios.
Câncer avançado pode não ter cura, mas…
Se alguém receber um diagnóstico de câncer de mama considerado avançado, aqui vão alguns recados para não perder a força frente às estatísticas. Primeiro, os números são médias populacionais, e a resposta de cada mulher à doença é muito individual.
Em segundo lugar, o tratamento para essas situações evoluiu demais, a ponto de hoje o câncer de mama ser considerado uma doença crônica. Com os avanços, é possível ter anos de vida com qualidade, que podem inclusive permitir que a mulher aguarde a chegada de novas drogas, quiçá curativas.
A ciência está caminhando rápido, e uma condição prevalente como essa é alvo de interesse das farmacêuticas, que não param de desenvolver remédios.
Novidades no tratamento
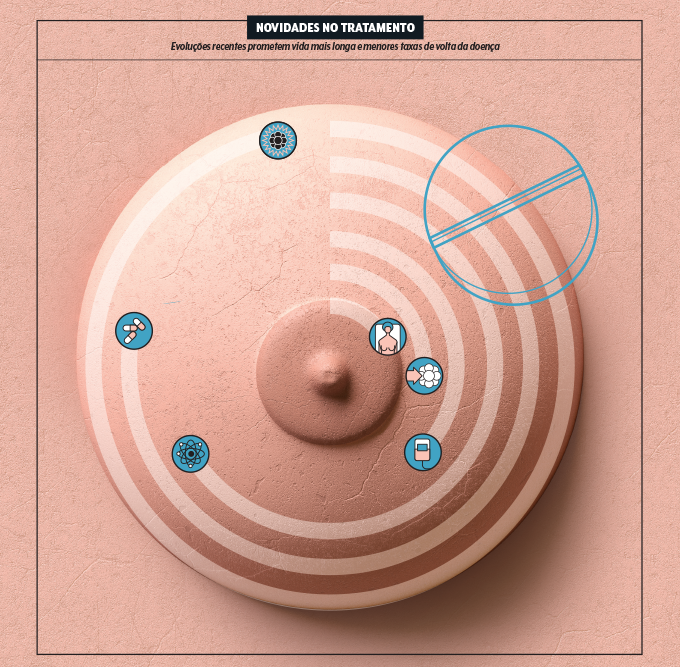
- Imunoterapia: A abordagem que ensina o sistema imune a enxergar o tumor e depois atacá-lo demonstrou resultados positivos contra o câncer tipo triplo negativo.
- Inibidores de Parp: São remédios como o olaparibe: eles inibem uma enzima específica e são usados em mulheres com mutações genéticas e metástases ou alto risco de recidiva.
- Radioterapia: A maioria das mulheres passa por sessões de radiação depois da cirurgia. As máquinas mais modernas poupam os tecidos vizinhos e o coração.
- Quimioterapia: Ao mapear os genes do tumor com receptor hormonal positivo, é possível dizer se ele responderá ou não à químio, evitando submeter mulheres a seus efeitos colaterais.
- Cavalo de troia: Os anticorpos conjugados a droga, que se conectam a receptores do tumor e colocam remédios dentro dele, dão esperança a casos avançados.
- Cirurgia: Cada vez mais, a mastectomia, que retira completamente a mama, inclusive a aréola, pode ser substituída por técnicas menos invasivas.
Esperança para o triplo negativo
Quando um câncer de mama não responde a hormônios nem apresenta níveis elevados de proteína HER2, é considerado triplo negativo. É o pior tipo da doença, com maiores índices de recidiva e uma expectativa de sobrevivência menor. Mas a ciência tem mudado, pouco a pouco, essa história.
A chave parece estar em ensinar o próprio sistema imune a combater o tumor, por meio da imunoterapia, categoria de drogas que despe o intruso de seus disfarces.
Em 2019, a primeira imunoterapia para o triplo negativo foi aprovada, o atezolizumabe. O fármaco inibe o PDL-1, molécula expressa por alguns tumores, e pode ser usado junto com a quimioterapia. Nos últimos meses, outra medicação da classe, o pembrolizumabe, mostrou bons resultados, inclusive com perspectivas de cura em estágios iniciais.
Na cola do câncer
Como rastrear a doença:
Mamografia: No SUS, ela é feita entre 50 e 69 anos de idade, a cada dois anos. Mas especialistas recomendam repetir anualmente a partir dos 40 anos.
Autoexame: Ele não substitui o exame de imagem ou a consulta com o médico, mas tem seu valor. A ideia é que o toque promova o autoconhecimento.
Rotina na pandemia: Clínicas e consultórios estão preparados para receber as mulheres com segurança mesmo durante a Covid-19. Não deixe de procurá-los.
Após a vacina da Covid: O inchaço nos gânglios, uma reação adversa incomum e inofensiva, pode levar à confusão nos exames. O ideal é aguardar de quatro a seis semanas da picada.
Câncer de mama de volta ao alvo Publicado primeiro em https://saude.abril.com.br
Nenhum comentário:
Postar um comentário