Quando nasceu, em 1978, a britânica Louise Brown foi considerada um milagre. Não era para menos: era o primeiro ser humano concebido fora do corpo da mulher, por meio de uma técnica até então desconhecida, a fertilização in vitro (FIV).
Ela une espermatozoide e óvulo em laboratório e instala o embrião já pronto no útero. De lá para cá, mais de 8 milhões de “bebês de proveta” vieram ao mundo, e a busca por tratamentos para engravidar só vem aumentando. De acordo com a Agência Nacional de Vigilância Sanitária (Anvisa), foram realizados 45 mil ciclos de FIV no país em 2021 — alta de cerca de 30% em relação a 2020 e um retorno ao patamar pré-pandemia.
Entre 2020 e 2022, mais de 250 mil embriões foram congelados, segundo o Sistema Nacional de Produção de Embriões, e as clínicas de reprodução relatam aumento na procura pelo congelamento de óvulos. Ou seja, a fertilidade e a paternidade fazem parte das preocupações e dos planos de muitos brasileiros.
Ok, essa não é exatamente uma demanda nova, mas não há como negar que a pauta se tornou mais quente porque hoje as mulheres decidem ter filhos mais tarde, quando sua capacidade natural de conceber e gestar já não está mais aquelas coisas.
Segundo o Instituto Brasileiro de Geografia e Estatística (IBGE), houve um crescimento de 63% no número de partos entre mães de 35 a 39 anos de idade entre 2009 e 2019. Na faixa etária de 40 a 44 anos, a alta foi de 57%.
Trata-se de um fenômeno cultural inegável: na casa dos 30, boa parte das mulheres não está cogitando engravidar, mesmo aquelas que até sonham ser mães um dia.
“Diferentemente das outras espécies de mamíferos, que deixam de ser férteis no fim da vida, a mulher, que vive cerca de 80 anos, perde sua função ovariana quando ainda está na metade do caminho”, compara a ginecologista Márcia Carneiro Mendonça, professora da Universidade Federal de Minas Gerais (UFMG) e diretora científica da Clínica Origen.
+ Leia também: Gravidez tardia: possibilidades, riscos e tratamentos alternativos
Não há uma regra para todas, mas as chances de uma gestação bem-sucedida caem significativamente com o tempo.
“A mulher nasce com um número fixo de óvulos, que vão sendo gastos a cada menstruação. Por volta dos 35 anos, começa a haver uma queda intensa não só na quantidade mas na qualidade dessas células”, aponta a médica.
Mesmo quando a ovulação acontece, os desafios continuam. “A gravidez em idade avançada está associada a um risco maior de problemas como pressão alta e diabetes gestacional, abortamento e parto prematuro”, afirma Márcia.
Barrar o envelhecimento ovariano ainda é impossível, por isso a idade é o principal fator limitante de sucesso. “Muitas vezes, o casal chega à clínica achando que basta pagar um tratamento e pronto. Mas, apesar da tecnologia, nossas matérias principais seguem sendo óvulos e espermatozoides, que precisam estar em bom estado para serem aproveitados”, explica a professora.
Os avanços tecnológicos ajudam a flagrar e corrigir algumas alterações que emperram a gravidez, mas os números dão ideia do desafio: aos 35 anos, o índice de êxito por tratamento de reprodução assistida flutua na casa dos 40%; aos 40, vai para 20%; depois disso, fica em 10%, e segue caindo.
As estatísticas variam de acordo com a clínica e fatores individuais do casal e não representam uma sentença, mas são úteis para entender que, embora “milagres” como o nascimento de Louise continuem existindo por aí, se ela própria quisesse engravidar hoje, aos 44 anos, poderia esbarrar nos limites da natureza.
“Por isso temos que alertar as mulheres de que a capacidade reprodutiva é finita e não renovável”, defende Márcia. Essa orientação inclui um exame de sangue simples, que dosa o hormônio antimulleriano para verificar como está a reserva ovariana e entender quanto tempo ainda se tem.
Com isso, dá até para enganar um pouco o relógio, congelando óvulos no momento certo para que, lá na frente, eles sejam usados quando se julgar adequado. Hoje, sete em cada dez congelamentos são realizados por pessoas com mais de 35 anos, registra a Anvisa.
Informação é barreira, e o custo também. A maioria dos procedimentos não é barata nem coberta pelos convênios. O Sistema Único de Saúde (SUS) até inclui em teoria a reprodução assistida, mas na prática é difícil conseguir atendimento gratuito. O acesso precisa melhorar, até porque a infertilidade virou questão social e de saúde pública. E pode piorar nos próximos anos.
Por trás da infertilidade
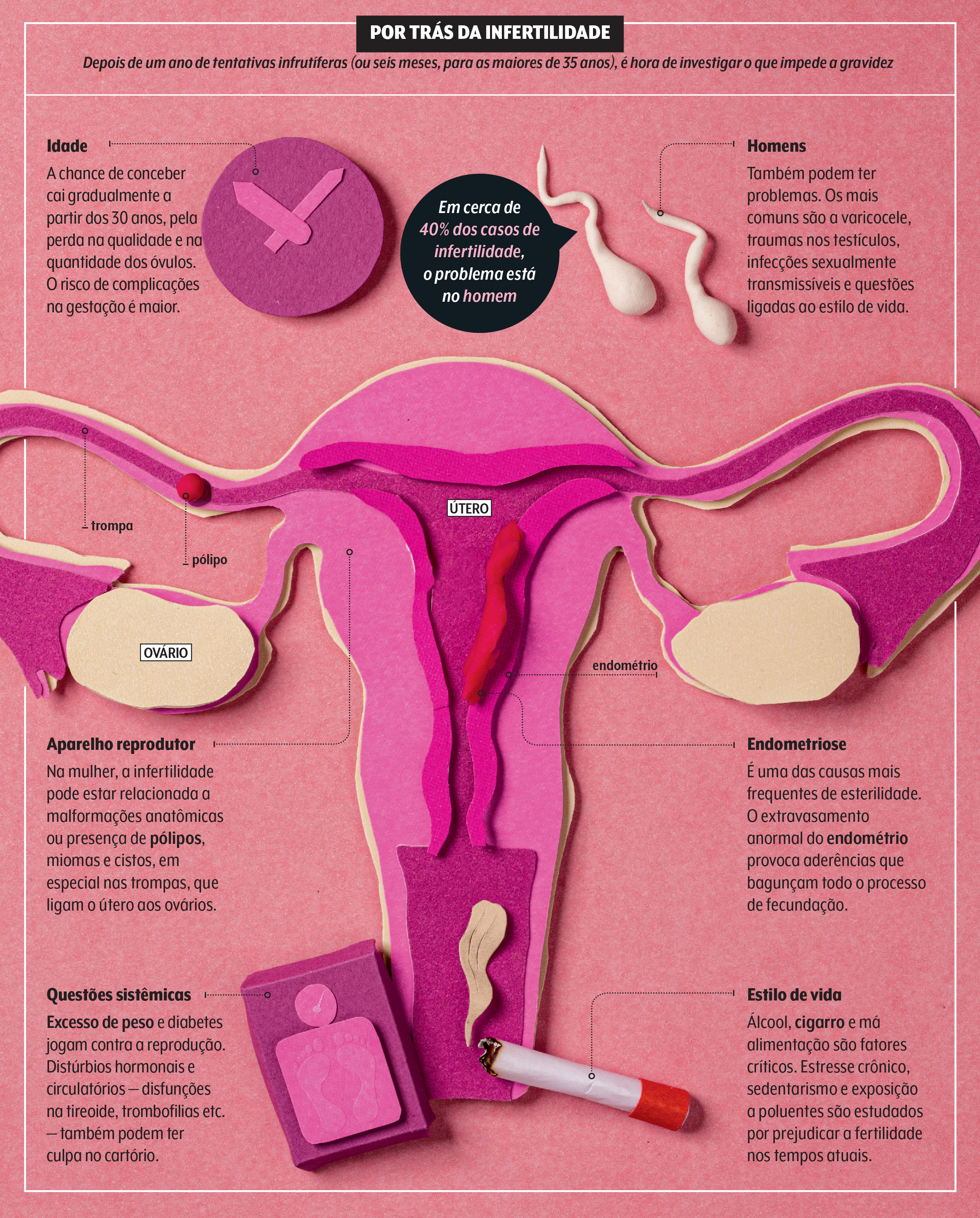
Afinal, está mais difícil ter filhos naturalmente hoje em dia? Todos os especialistas ouvidos por VEJA SAÚDE disseram que sim. E a queda na taxa de natalidade confirma que atualmente nascem menos crianças.
Primeiro porque, com a idade materna, os óvulos perdem sua qualidade, mas não só.
“A mulher pode ter processos inflamatórios silenciosos causados por infecções assintomáticas contraídas no passado, como a clamídia, que obstruem as trompas, além da endometriose, uma das causas mais comuns de infertilidade, que também aumenta de incidência com o tempo”, explica o ginecologista e obstetra Nilo Frantz, membro da Sociedade Brasileira de Reprodução Assistida (SBRA).
Essa doença atinge entre 10 e 15% da população feminina, algo em torno de 7 milhões de brasileiras em idade fértil. “E muitas nem sabem disso. Quanto mais a doença avança sem ser diagnosticada e tratada, maior o impacto no sistema reprodutor”, alerta o ginecologista Mauricio Abrão, professor da Universidade de São Paulo (USP).
+ Leia também: Novas luzes sobre a endometriose
A questão do estilo de vida, antigamente pouco abordada, tem se tornado cada vez mais premente. “O estresse crônico e a perda da qualidade do sono estão entre os fatores que atrapalham”, destaca o ginecologista Rodrigo Rosa, diretor da clínica Mater Prime, em São Paulo. A dieta também.
Um estudo publicado no fim de 2022 no periódico The American Journal of Clinical Nutrition avaliou o padrão alimentar de cerca de 8 mil mulheres que tentavam engravidar e descobriu que, entre as que tinham uma dieta mais inflamatória — repleta de ultraprocessados e com poucos vegetais —, a fecundidade era menor.
A má alimentação contribui para um estado inflamatório silencioso e o ganho de peso, duas situações péssimas para a fertilidade.
“A obesidade está associada a distúrbios ovulatórios, mudança do ambiente intrauterino e a complicações na gestação”, avisa Márcia. A ginecologista elenca ainda fatores ambientais, como as mudanças climáticas e a exposição à poluição, entre as questões da vida moderna que impõem obstáculos ao sonho de ter um filho.
Uma pesquisa publicada em 2021 notou que casais chineses expostos por um ano a níveis de material particulado (um tipo de poluente suspenso no ar) superiores a 10 microgramas por metro cúbico tinham um risco 20% maior de serem inférteis. Em São Paulo, para ter ideia, a concentração ultrapassa os 15 microgramas por metro cúbico em diversos bairros.
Toda essa história diz respeito a mulheres… e homens. Já faz tempo que a ideia de revirar só a ala feminina para checar como anda a capacidade reprodutiva caiu por terra. É verdade que o homem permanece fértil por praticamente toda a vida, mas esse potencial vai, sim, ruindo com o avançar da idade.
+ Veja também: Infertilidade também é coisa de homem, mas tem solução
E os hábitos, de novo, estão complicando a situação. Uma análise global divulgada recentemente alarmou a comunidade internacional: ela concluiu que a concentração de espermatozoides no sêmen masculino caiu, em média, de 101 milhões por mililitro nos anos 1970 para 49 milhões em 2018.
Mais do que isso, as evidências apontam para uma piora na qualidade dos gametas masculinos. Isto é, eles até estão ali, mas andam cumprindo menos seu papel de fecundar o óvulo, o gameta feminino.
Entre as principais causas, além da famigerada varicocele — a dilatação das veias testiculares —, estão a obesidade, o uso de álcool, o tabagismo e a vida nas grandes cidades.
“O uso de anabolizantes, que está cada vez mais frequente, e a exposição aos chamados disruptores endócrinos [compostos tóxicos como os pesticidas e microplásticos amplamente disseminados no ambiente] parecem contribuir para o problema”, diz o especialista em reprodução assistida Maurício Chehin, coordenador médico e científico da Huntington Medicina Reprodutiva, em São Paulo.
Até o hábito de ficar com o notebook no colo por longos períodos atrapalha, por esquentar os testículos, que precisam ficar um pouco mais gelados que o resto do corpo para que a fábrica siga funcionando como manda o figurino.
Por tudo isso, os homens são parte fundamental na investigação da infertilidade do casal. “As causas de infertilidade são muito democráticas, e em até 40% dos casos o problema está no progenitor”, elucida o ginecologista Caio Parente Barbosa, do Instituto Ideia Fértil, em São Paulo.
Pelo menos, o diagnóstico do que está travando as coisas lá embaixo está cada vez mais preciso. Para a ala masculina, o exame mais clássico é o espermograma, que avalia o formato e a concentração dos espermatozoides. “Dependendo das alterações notadas ali, o médico pode pedir exames genéticos e outros, como a fragmentação do DNA espermático, um teste relativamente novo que analisa a integridade do DNA dos gametas”, conta o ginecologista Anderson Melo, da Clínica Matrix, em Ribeirão Preto (SP).
Para a mãe, o périplo é mais longo. Começa com investigações básicas sobre níveis hormonais e a estrutura de órgãos e tecidos do sistema reprodutor. E vai se aprofundando com exames de imagens mais detalhados, biópsias e, em alguns casos, testes genéticos.
Testes genéticos para fertilidade estão muito em voga hoje, mas devem ser bem indicados e interpretados. Alguns, como o cariótipo, já são mais difundidos e solicitados à maioria dos casais com esterilidade sem causa aparente.
“Ele verifica se há alterações na estrutura e na organização dos cromossomos [os pacotinhos que armazenam o DNA] dos pais que possam atrapalhar o desenvolvimento do embrião”, traduz Taccyanna Mikulski, geneticista e bióloga molecular da Igenomix Brasil.
Já outros, como o painel do portador, que amplifica o DNA para procurar alterações em genes que causam doenças, devem ser usados só em situações excepcionais, como em casos de consanguinidade.
E há outras ferramentas ainda mais caras e específicas, como exames de sequenciamento genético que avaliam a receptividade do endométrio, tecido onde o embrião se implanta, e o perfil de micro-organismos que vivem ali. Este teste de microbioma ainda é controverso.
“É difícil saber se o resultado foi contaminado pelo que estava na vagina ou no colo uterino, por onde acessamos o endométrio”, explica o radiologista Manoel Orlando Gonçalves, coordenador do Setor de Imagem da Pelve Feminina do Alta Diagnósticos, da Dasa.
+ Assine VEJA Saúde a partir de R$9,90
A ideia de personalizar cada vez mais a investigação da infertilidade é reduzir ao máximo o número de tentativas frustradas. Mas esse tipo de pesquisa refinada acaba sendo destinado mais a pacientes com idade avançada, falhas repetidas nos ciclos de FIV ou histórico de abortos de repetição.
“Nem sempre as alterações encontradas farão diferença de fato, e isso aumenta a complexidade de um tratamento que já é bem complexo”, pondera Pedro Augusto Monteleone, vice-presidente da Comissão Nacional Especializada em Reprodução Assistida da Federação Brasileira das Associações de Ginecologia e Obstetrícia (Febrasgo).
Batido o martelo sobre a causa da infertilidade, é hora de delinear o tratamento. Para casais jovens e saudáveis, pode ser uma simples inseminação. Para os outros perfis, que compõem a maioria do público das clínicas, costuma-se optar pela fertilização in vitro.
O método está mais moderno e dotado de melhor perícia para selecionar espermatozoides competentes e ajustar as doses de hormônios a que a mulher será submetida.
E outra tendência que conversa com tudo isso — e que ganhou tração com a pandemia — é o congelamento de óvulos e embriões. “Com a técnica atual, hoje um embrião tem uma taxa de sobrevida de 96%, ante 80% no passado”, calcula o ginecologista Marcelo Marinho de Souza, da clínica Fertipraxis, no Rio de Janeiro.

Na FIV, óvulo e espermatozoide se encontram no laboratório e, se tudo correr como esperado, fundem seu material genético e dão origem ao embrião, um amontoado de células que, dali a alguns dias, se tornará um blastocisto e, semanas depois, um feto.
É nessa fase inicial que uma parcela significativa dos tratamentos costuma falhar. Mas também é aqui que houve o maior salto tecnológico, com a seleção de embriões com mais chances de vingar.
“Cada vez mais temos usado o PGTA, um exame que avalia o patrimônio genético do embrião em busca de aneuploidias, alterações no número de cromossomos”, relata Melo.
Esse tipo de teste é indicado para gestações acima dos 40 anos, e é feito a partir de células retiradas do embrião, procedimento em constante aprimoramento, mas ainda destinado somente a esses casos específicos.
“Há trabalhos mostrando que a pesquisa de aneuploidias em casais com prognósticos razoáveis pode até diminuir as chances de sucesso do tratamento, porque algumas vezes os erros cromossômicos podem ser transitórios”, pondera Monteleone.
Existem outros tipos de exame com um racional parecido: o PGTm, que rastreia doenças monogênicas [provocadas por um único gene, como a atrofia muscular espinhal]; o PGT-SR, que mira rearranjos cromossômicos; e o PGT-P, para doenças poligênicas, modalidade que ainda não é consenso entre os especialistas. Também se estuda uma maneira de fazer investigações não invasivas, a partir de moléculas secretadas pelo embrião.
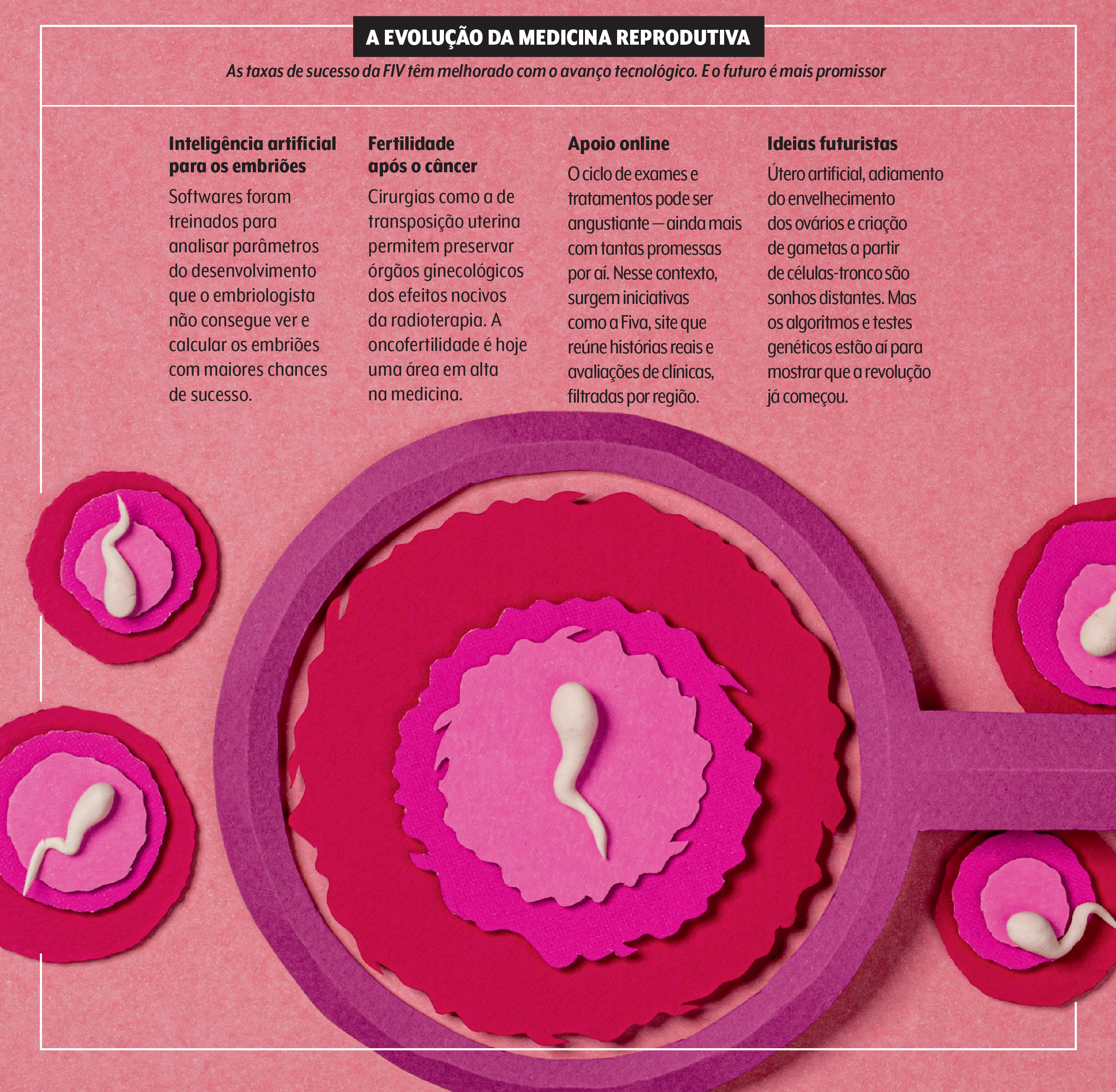
A capacidade de fazer esse retrato milimétrico dos embriões em laboratório já está virando realidade. “Com a inteligência artificial, hoje podemos analisar o desenvolvimento deles de maneira mais precisa”, ilustra o ginecologista Carlos Petta, professor da Universidade Estadual de Campinas (Unicamp) e diretor clínico da Fertilidade & Vida, na mesma cidade do interior paulista.
Nesse caso, o sistema conta com câmeras que avaliam a estufa incubadora em tempo real para medir parâmetros como espessura das células e padrão de multiplicação celular.
“A margem de acerto para dizer se o embrião é saudável geneticamente é de 85%, enquanto a biópsia tem 99%, e segue sendo o padrão para casos onde há maior risco de alterações”, compara Petta.
Os recursos se expandem, mas nem sempre estão acessíveis a quem necessita deles. As novas tecnologias são caras e podem tornar ainda mais estressante um percurso por si só estressante.
No fim das contas, até quando (e quanto) prosseguir se torna uma decisão complexa e individual. “Com certeza, essa evolução toda ajudou a aumentar o índice de sucesso em algumas situações, mas ainda é uma jornada complicada, que dependerá muito de quanto a pessoa quer ter um filho, e isso é difícil de mensurar”, reflete Cristovam Scapulatempo Neto, diretor médico de patologia e genômica da Dasa.
Mas, olhando o copo meio cheio, veremos que o universo da reprodução assistida já não deixa de fora nem mulheres com desafios extras, como o diagnóstico de um câncer. Tanto é que uma das áreas em ascensão na medicina é a oncofertilidade.
“Muitas mulheres que desejam ter filhos podem ser afetadas pelo câncer, que começa a aumentar de incidência após os 40 anos”, contextualiza a oncologista Daniele Assad, do Hospital Sírio-Libanês, em Brasília.
Por isso, logo na primeira consulta oncológica, a mulher em idade fértil já deve ser questionada sobre seus planos de maternidade. “Como os tratamentos interferem na fertilidade, ela tem pouco tempo para realizar procedimentos de preservação”, nota a oncologista Solange Moraes Sanches, do A.C.Camargo Cancer Center, em São Paulo.
+ Leia mais: Como preservar a fertilidade de mulheres em tratamento contra o câncer
Em geral, é feita a coleta dos óvulos para que eles não sejam atingidos pela quimioterapia. Para os tumores da mama, um estudo recente mostrou que é possível interromper a terapia hormonal — cuja meta é impedir a volta da doença — a fim de que a paciente engravide com segurança.
E nos cânceres que ocorrem na pelve, como os de intestino, é possível mudar os ovários e o útero de lugar por um tempo para poupá-los da radioterapia, que lesa os órgãos.
A cirurgia de transposição uterina, desenvolvida pelo médico paranaense Reitan Ribeiro, é uma das principais inovações nesse sentido. O ponto nevrálgico na maioria das vezes, contudo, continua sendo o acesso aos velhos e novos tratamentos para infertilidade.
Basta pensar que um ciclo de FIV pode sair 50 mil reais, e o congelamento de óvulos, 15 mil. “Tudo isso afeta a saúde mental das mulheres. Entre as inférteis, a taxa de depressão e ansiedade chega a 40%”, diz Rosa. Ainda bem que, com a popularização das tecnologias, sonhos poderão ser realizados com menor impacto no bolso.
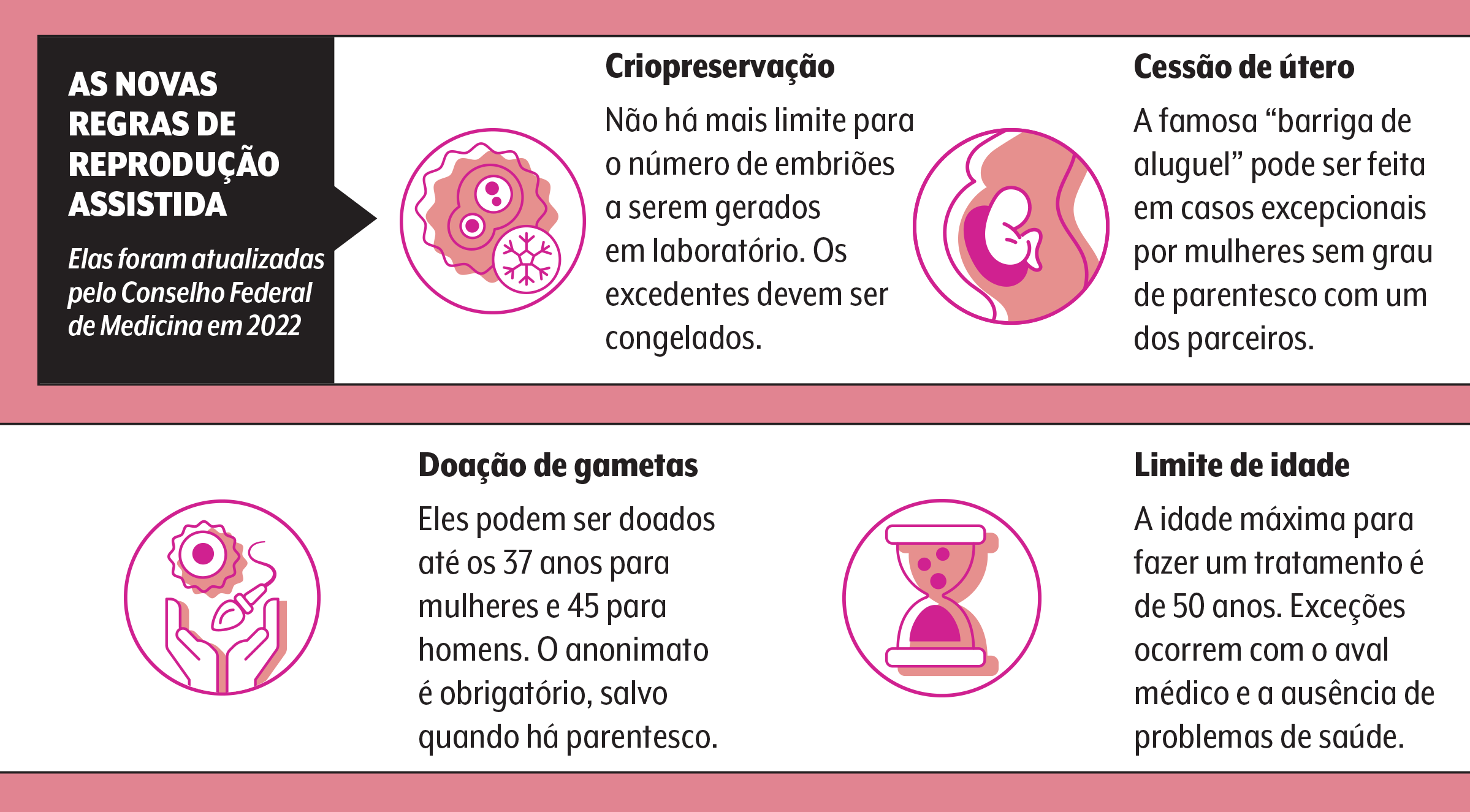
As novas regras brasileiras
Beabá da reprodução
Termos que os tentantes ouvem até cansar:
- Congelamento de óvulos: Processo que estimula os ovários e extrai óvulos para serem guardados em laboratório e fecundados no futuro.
- Doação de gametas: Uso do esperma ou dos óvulos de doadores anônimos para superar problemas em um dos parceiros.
- Embrião: Conjunto de células formado a partir da união entre os gametas feminino e masculino. Em semanas, dá origem ao feto.
- Fecundação: Também chamada de fertilização. É o momento em que o espermatozoide se funde com o óvulo, dando origem ao embrião.
- Inseminação: Técnica que coloca os espermatozoides o mais próximo possível do óvulo para facilitar a fecundação já dentro da mulher.
- Gametas: As duas células reprodutivas: espermatozoide e óvulo. Carregam metade do material genético de cada um dos pais.
- Oócito: Nome técnico da célula que dá origem ao óvulo, usado pelos médicos ao falar de congelamento e coleta.
- Sequenciamento genético: Método que “traduz” as informações contidas no DNA em letras para analisar mudanças genéticas.
- Transferência do embrião: Etapa final da fertilização in vitro. O médico insere até dois ou três embriões no útero por meio de finos cateteres.
Fontes complementares: Reitan Ribeiro, cirurgião oncológico do Hospital Erasto Gaertner, em Curitiba; Fernando Prado, ginecologista e diretor clínico da Neo Vita, em São Paulo
A ascensão da reprodução assistida Publicado primeiro em https://saude.abril.com.br
Nenhum comentário:
Postar um comentário