“O que você faria se começasse a apresentar um sintoma suspeito da terceira principal causa de morte do mundo?”
Feita assim, de forma genérica e hipotética, a pergunta deveria levar a uma resposta automática: “Procurar avaliação médica”.
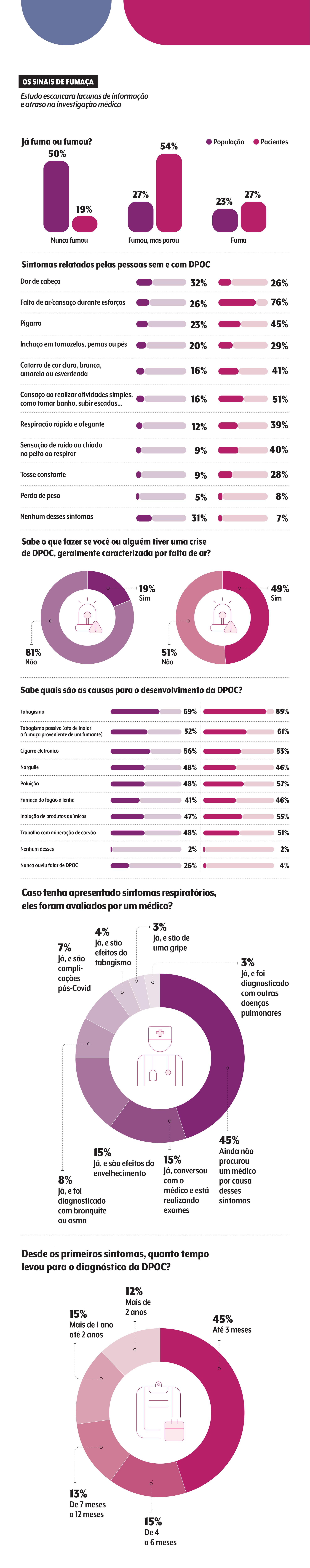
Entretanto, no mundo real, 45% da população no geral e 59% dos fumantes em particular não adotam essa postura preventiva.
Essa é uma das descobertas preocupantes do estudo O Retrato da DPOC na Visão dos Brasileiros, conduzido pelo núcleo de pesquisa de VEJA SAÚDE com o apoio da farmacêutica Chiesi.
Sim, a DPOC, sigla ainda mal compreendida por aí e que se refere à doença pulmonar obstrutiva crônica, está entre as grandes ameaças globais de saúde pública.
A Organização Mundial da Saúde (OMS) calcula que ela provoque 3,2 milhões de mortes no planeta todos os anos.
E, só no Brasil, estima-se que mais de 2,5 milhões convivam com o problema e seus sintomas — tosse frequente, cansaço e falta de ar.
“A mensagem principal do levantamento é a de que precisamos valorizar os sintomas respiratórios e melhorar nossa capacidade de diagnóstico”, destaca a pneumologista Suzana Tanni, presidente da Sociedade Paulista de Pneumologia e Tisiologia e consultora do trabalho.
+ Leia também: Entrevista: se o cigarro sumisse, a DPOC seria uma doença rara
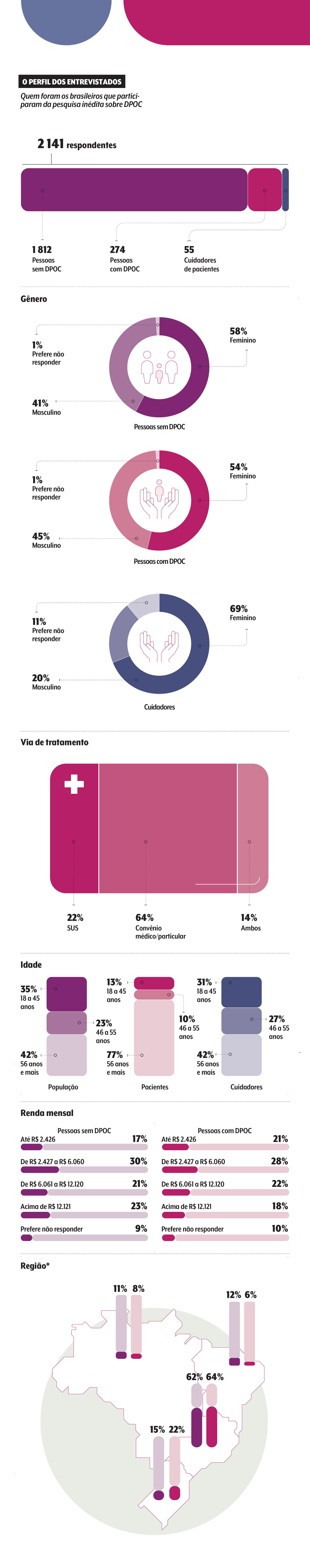
O mapeamento, realizado em uma plataforma digital, incluiu 274 pacientes, 55 cuidadores e 1 812 brasileiros sem DPOC. E detecta como a falta de conscientização sobre essa doença sem cura culmina em piores cuidados e perda da qualidade de vida.
“Tosse, fadiga e falta de ar são vistas muitas vezes como uma consequência normal do envelhecimento, do sedentarismo e mesmo do tabagismo, que é a maior causa de DPOC”, analisa o pneumologista Marcelo Rabahi, da Universidade Federal de Goiás (UFG).
“Sem informação, a pessoa acha que não há o que fazer e deixa de buscar auxílio, o que compromete o diagnóstico precoce”, lamenta. Não raro, o médico só entra em cena quando os pulmões estão bem comprometidos.
Manuela Cavalcanti, diretora científica da Sociedade de Pneumologia e Tisiologia do Rio Grande do Sul, concorda, e vai além: os próprios profissionais de saúde, não apenas os especialistas em problemas respiratórios, deveriam conhecer melhor a DPOC e estar mais atentos a ela.
“Ainda acontece com frequência de o indivíduo procurar ajuda, mas o profissional não levanta a suspeita da doença na consulta”, diz.
Na falta de pneumologistas para atender todos os brasileiros, clínicos gerais e outros médicos precisam colocar a DPOC no radar.
A nova pesquisa revela que é comum uma pessoa parar no hospital sem fôlego, ser tratada durante a crise, mas, depois, seguir para casa sem uma avaliação aprofundada ou um encaminhamento.
Como o próprio nome da DPOC dá a entender, a doença é marcada pela dificuldade crônica de respirar — para ser mais preciso, de expirar o ar para fora do corpo.
O termo agrega a união de dois quadros que, no passado, eram denominados separadamente: o enfisema pulmonar (destruição das paredes dos alvéolos, microestruturas dentro dos pulmões onde ocorrem as trocas gasosas) e a bronquite crônica (inflamação pulmonar que produz muita tosse).
+ Leia também: Tem asma ou DPOC? Saiba como se proteger da Covid-19
“Um ou outro pode predominar dependendo do paciente, mas eles quase sempre estão juntos”, esclarece o pneumologista Eduardo Cançado, professor da Faculdade de Ciências Médicas da Santa Casa de São Paulo.
Tanto o enfisema quanto a bronquite podem ser provocados e agravados por anos de tabagismo.
E isso parece estar relativamente claro na cabeça das pessoas: quase 70% dos entrevistados no geral e 90% daqueles diagnosticados com DPOC associam o cigarro à doença.
Por outro lado, só metade dos brasileiros sem a enfermidade e 61% daqueles que vivem com o problema reconhecem o fumo passivo como possível causa — o que ele é!
Menos gente ainda relaciona os danos pulmonares ao cigarro eletrônico e ao narguilé, algo alarmante se considerarmos a popularidade deles entre os mais jovens.
“É preocupante que tantos brasileiros enxerguem esses produtos como inofensivos ou menos nocivos”, afirma Suzana. A médica frisa que todas as formas de fumar são prejudiciais ao peito.
Para ter ideia, a OMS aponta que mais de 70% dos casos de DPOC em nações de alta renda decorrem do tabagismo; nas de média ou baixa renda, o número gira em torno de 40%.
Não significa que os países menos privilegiados economicamente estão mais protegidos. Um fator de risco para DPOC especialmente prevalente em locais mais pobres é a queima de biomassa dentro das residências, caso do fogão à lenha.
“Calcula-se que 50% das casas no mundo e 90% das localizadas em ambientes rurais continuam utilizando lenha ou outras matérias orgânicas para cozinhar ou aquecer ambientes internos”, nota Cançado.
A questão é tão séria que a própria OMS possui uma iniciativa para apoiar governos a criarem políticas públicas voltadas para a promoção de um ar mais limpo e seguro dentro dos lares.
Ainda assim, apenas 41% dos participantes do levantamento que não possuem DPOC e 46% daqueles que vivem com ela ligam a fumaça caseira à doença.
Pode piorar: 26% da população em geral nem sequer ouviu falar em DPOC. Nesse quesito, tanto Rabahi quanto Cançado acreditam que o nome longo e cifrado não ajuda no entendimento.
E a confusão com os termos “enfisema” e “bronquite crônica” nubla ainda mais a compreensão do problema.
Após a avaliação médica, a espirometria é o exame que crava a presença da DPOC. O paciente assopra em um aparelhinho que ajuda a verificar a capacidade respiratória. Por meio desse teste, dos sintomas e da frequência das exacerbações — crises nas quais a falta de ar e a tosse pioram muito —, o especialista determina a gravidade do caso. “Não é um exame complexo, mas, no Brasil, ainda falta treinamento para os profissionais realizarem a avaliação diante de sinais suspeitos”, diz o pneumologista Eduardo Cançado. A médica Manuela Cavalcanti acrescenta que, embora possa demorar um pouco mais para ser feita, a espirometria está disponível no SUS. “É uma questão de valorizarmos essa ferramenta para melhorar o diagnóstico”, defende.
“Imagine se cansar para vestir uma roupa, ou não comer direito porque o simples fato de engolir um alimento deixa você sem fôlego. A DPOC, se diagnosticada tardiamente e não tratada direito, limita muito o dia a dia”, alerta Manuela.
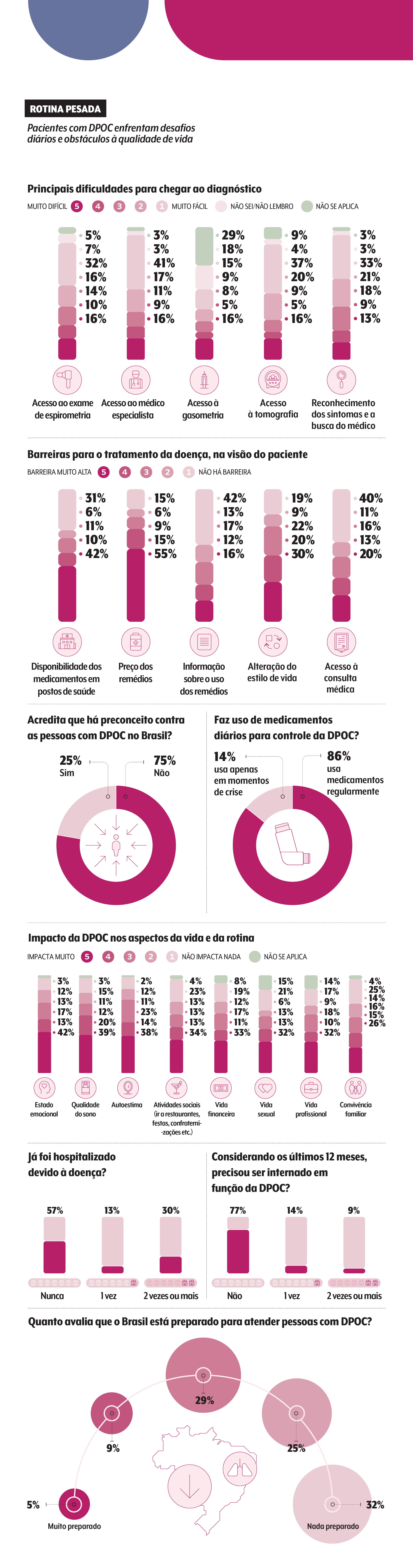
Descrições como a da médica ilustram outro achado da pesquisa: metade das pessoas com a doença relata um impacto considerável no estado emocional, na autoestima e nas atividades sociais.
Fora isso, ainda paira um preconceito contra a doença pulmonar obstrutiva crônica, reconhecido por 25% dos respondentes diagnosticados.
“O paciente às vezes é percebido como aquele que merece esse castigo, porque fumou a vida toda. Ou ele é tido como o sujeito que não tem força de vontade para mudar”, observa Cançado.
Uma pena, porque essa percepção ignora, entre outras coisas, que o tabagismo é uma dependência que demanda acolhimento e tratamento.
Infelizmente, assim como dificulta largar o cigarro, uma saúde mental abalada pode comprometer a adesão ao tratamento da DPOC. Se não bastasse, picos de ansiedade também geram sensação de falta de ar e não é incomum que sejam confundidos com as crises agudas de DPOC — quando não ajudam a dispará-las.
+ Leia também: Estou com enfisema pulmonar? E agora?
“Dar atenção ao estado emocional do paciente faz parte do cuidado”, salienta Suzana. Por falar em cuidado, ele deve acontecer de forma multiprofissional. Além da terapia medicamentosa e do suporte psicológico, os especialistas tendem a recomendar sessões de fisioterapia respiratória e atividade física.
“A pessoa não quer se exercitar para não se cansar. Mas evitar o sedentarismo é uma das medidas mais importantes para conter o avanço do quadro”, sinaliza Manuela.
A questão é que, segundo o estudo, a fisioterapia respiratória é rotina para apenas 24% dos pacientes, ao passo que 56% não praticam exercícios.
Do ponto de vista de acesso, 55% acreditam que o preço dos remédios é uma barreira muito alta para a manutenção do tratamento, e 16% chegaram a paralisá-lo pelo custo.
“Até por achar que a DPOC não é tão grave, a pessoa acaba deixando de comprar o medicamento para essa finalidade para seguir arcando com medicações que controlam outros quadros”, conta a pneumologista de Porto Alegre.
Nesse contexto, Rabahi vê na pandemia uma oportunidade. “O medo de ser infectado com um vírus capaz de afetar pulmões já fragilizados fez muitos pacientes valorizarem o cuidado com a DPOC. Eles aderiram mais aos remédios, tomaram as vacinas, evitaram se expor sem necessidade”, diz.
Uma baita notícia, se pensarmos que a vacinação e o uso dos remédios de rotina minimizam as exacerbações, as crises mais intensas da doença.
Só que essas mudanças não podem parar por aí, ou engatar a marcha a ré. É hora de os brasileiros tirarem a cortina de fumaça sobre a DPOC.
O leque de medicamentos contra a DPOC cresceu nos últimos anos, inclusive o que é fornecido pelo SUS. Para começar, há os broncodilatadores inalatórios, aplicados de forma preventiva para reduzir os sintomas e o risco de exacerbações. “Mas é importante saber usar os inaladores. Do contrário, o remédio não vai parar nos pulmões”, avisa Cançado. Durante uma crise, no entanto, medicações mais potentes e corticoides são receitados para promover um alívio rápido. No mais, é fundamental avaliar (e tratar) o que pode estar agravando a DPOC. Males como insuficiência cardíaca e infecções pioram as coisas, por exemplo. Em quadros mais graves, o suporte de oxigênio se torna imprescindível.
DPOC: Entre a falta de ar…e a de informação Publicado primeiro em https://saude.abril.com.br
Nenhum comentário:
Postar um comentário